Tratamiento de las ITU (Las infecciones del tracto urinario o ITU's 2 a parte )
Tratamiento de las ITU (Las infecciones del tracto urinario o ITU's 2 a parte )
Tal y como se ha explicado anteriormente, no todas las ITU conllevan un tratamiento farmacológico asociado, tanto es así que, en las ITU no complicadas y asintomáticas, son ya de sobra conocidas ciertas medidas no farmacológicas, que, en muchos casos, son base de una óptima educación sanitaria relacionada con la profilaxis de ITU-R y de ITU postcoital.
Estas rutinas se asientan en prácticas tales como lavarse antes y después del coito, beber abundante agua, orinar tras la relación sexual, evitar el estreñimiento, limpiarse la vagina de adelante a atrás después de orinar, rehuir del uso de tampones o utilizar ropa interior de algodón(22). (34)
Sin embargo, en el caso de las ITU e ITUr no complicadas sintomáticas, y más aún si nos referimos a las ITU complicadas (las cuales conllevan un tratamiento más agresivo, duradero y específico que no vamos a examinar en el presente estudio), es necesario realizar pruebas diagnósticas específicas, como el urocultivo, y establecer una pauta farmacológica adecuada al diagnóstico obtenido.
Al contrario de lo que pasa con la etiología de las ITU, el desarrollo de resistencias de los uropatógenos a los antimicrobianos es constante y diverso, por ello, para poder ajustar una pauta de tratamiento adecuada y conseguir controlar la sintomatología, erradicar la bacteria del tracto urinario y evitar la reincidencia, es indispensable conocer cuál es el agente causante de la ITU y sus tendencias estadísticas de sensibilidad esperada a los antimicrobianos.
La elección de uno u otro antibiótico, como tratamiento empírico de la ITU e ITUr no complicada sintomática, debe estar basada en los patrones de sensibilidad del área, la eficacia, tolerabilidad y efectos adversos, así como del coste y la disponibilidad(21) (35.
Así, es de especial importancia el conocimiento de los mecanismos y las tasas de resistencia en E. coli, responsable de una amplia mayoría de ITU y de ITU-R.
Diversos estudios(23) (36) han demostrado que, en España, existen altos porcentajes de resistencia de
- coli a diversos antibióticos.
Tanto la Organización Mundial de la Salud (OMS) como la Agencia Española del Medicamento y Productos Sanitarios (AEMPS), de la mano del Ministerio de Sanidad, Servicios Sociales e Igualdad, llevan tiempo alertando sobre la necesidad urgente de cambiar la forma de prescribir y utilizar los antibióticos, modificando los comportamientos actuales, ya que, en caso contrario, la resistencia a los antibióticos seguirá representando una grave amenaza.
Tanto es así que, dichas instituciones, están llevando a cabo un “plan estratégico y de acción para reducir el riesgo de selección y diseminación de la resistencia a los antibióticos”(24), (37) con el que pretenden que la resistencia antimicrobiana y sus consecuencias no se conviertan en importante causa de muerte de los próximos años.
Este importante incremento de resistencias a antb por parte de los gérmenes habituales productores de ITU e ITU-R, ha llevado a que numerosos investigadores apuesten por la búsqueda e implantación de nuevos ttos y, así, disminuir o, incluso, evitar la aparición de ITU e ITU-R, aumentando la calidad de vida de las personas que frecuentemente sufren estas infecciones, reduciendo el elevado gasto sanitario que suponen y, al mismo tiempo, menguando los riesgos de aparición de resistencias antibiótica de los gérmenes que las provocan.
En las pacientes jóvenes (en las cuales las ITU suelen estar relacionadas con la actividad sexual), en pacientes menopáusicas sin patología uroginecológica de riesgo (en las cuales las infecciones se relacionan con un déficit de estrógenos a nivel vaginal), en las mujeres con patología ginecológica no tributaria de tratamiento quirúrgico (por ejemplo, contraindicación médica) y en los casos en los que persistan las recurrencias, se considerará una de las siguientes estrategias terapéuticas:
- Profilaxis antibiótica postcoital
- Profilaxis antibiótica continua
- Aplicación de estrógenos tópicos
- Vacunas
- Ingesta de un complemento alimenticio con D-manosa, probióticos y arándano rojo americano.
Ingesta de un complemento alimenticio con D-manosa, probióticos y arándano rojo americano:
D-MANOSA
La D-Manosa es un azúcar simple, sin ningún papel metabólico importante, de agradable sabor, estructuralmente relacionado con la glucosa. Se produce de manera natural y en cantidades relativamente pequeñas en alimentos tales como melocotones, manzanas, naranjas y bayas como arándanos y arándanos agrios.
Después de su ingesta, la D-Manosa es absorbida casi inmediatamente en la parte superior del tracto gastrointestinal, por lo que no se convierte en glucógeno en el hígado, sino que entra prácticamente inalterada en el torrente sanguíneo.
En el período de una hora aproximadamente, el 90 % de la manosa que se ha ingerido se puede encontrar en la sangre. No tiene ningún efecto en el intestino ni en el metabolismo de la glucosa, por lo que puede ser utilizada por los diabéticos con total seguridad. La D-Manosa circula en gran medida sin alteraciones por la sangre y es rápidamente excretada por los riñones en la orina.
Existen numerosos tipos de Fimbrias, destacando, en las ITUs e ITUs de repetición (ITUr), tanto la Fimbria tipo I (presentes en la mayoría de las cepas de E.Coli, formadas por un complejo aminoácido-azúcar, una glicoproteína llamada lectina, sensibles a la manosa y capaces de hacer que el E.Coli se una a residuos manósidos presentes en el tejido uroepiterial del huésped), como también las Fimbrias tipo P (caracterizados por su resistencia a la manosa, por estar presentes en la mayoría de las cepas de E.Coli que producen pielonefritis aguda y por habilitar al E. Coli para reconocer receptores glicolípidos renales)(17). (31)
ARÁNDANO ROJO AMERICANO (PAC TIPO A)
Numerosos estudios han demostrado que la toma de arándano rojo americano (obtenido de la planta Vaccinium macrocarpon) puede ayudar a prevenir las ITUr. El componente activo del arándano rojo americano, las proantocianidinas (PACs) de tipo A, ejerce una acción sobre las otras fimbrias que también confieren a E. coli su potencial patógeno: las Fimbrias tipo P (manosa resistente).
LA ACCIÓN SINÉRGICA DE D-MANOSA Y LAS PAC TIPO A DEL ARÁNDANO ROJO EVITA LA ADHESIÓN DE UROPATÓGENOS AL UROTELIO. BLOQUEAN LAS “FIMBRIAS TIPO I” Y “FIMBRIAS P”: FACTORES DE VIRULENCIA NECESARIOS EN LAS ITUs.

Probióticos
La aplicación de microorganismos probióticos en urología no es nueva, ya que data de la primera mitad del siglo XX; sin embargo, en las últimas dos décadas, es cuando han cobrado especial interés en la prevención de ITUr.
El biofilm bacteriano que cubre las células epiteliales del tracto genital en una mujer sana contiene elevadas poblaciones de Lactobacillus y cuando existe deficiencia de ellos (por fluctuaciones hormonales fisiológicas, principalmente estrógenos, tratamiento antimicrobiano, espermicidas, etc.) la barrera natural contra los potenciales microorganismos patógenos se altera, aumentando el riesgo de colonización por uropatógenos.
Las especies que están presentes en la microbiota vaginal varían de una mujer premenopáusica a otra postmenopáusica. La microbiota de una mujer sana premenopáusica está dominada generalmente por especies de Lactobacillus, siendo las más comunes L. iners, L. crispatus, L. gasseri y L. jenesenni, seguidos por L. acidophilus, L. fermentum, L. plantarum, L. brevis, L. casei, L. vaginalis, L. delbrueckii, L. salivarius, L. reuteri y L. rhamnosus.
El papel defensivo de los probióticos se atribuye a la capacidad de restauración de la microbiota intestinal alterada que accede al aparato urogenital por vía “FECAL-PERINEAL-URETRAL”1 minimizando el tránsito de UPEC, reduciendo el reservorio GI y vaginal.
Los probióticos contribuyen a la restauración de la microbiota vaginal normal, previniendo las ITUs.
El papel defensivo de los Lactobacillus se atribuye a su simbiosis con patógenos, a la capacidad de producir sustancias antimicrobianas (como el peróxido de hidrógeno, que inhibe el crecimiento del patógeno), a la producción de bacteriocinas (que inhiben la adherencia bacteriana) y su capacidad para sobrealimentar macrófagos, leucocitos, citoquinas y otras defensas del huésped 1,3
Ayudan, por tanto a la recuperación de la concentración vaginal de Lactobacillus, a normalizar la producción de peróxido de hidrógeno, bacteriocinas, ácido láctico y pH vaginal, y restablecer la “barrera vaginal”.
Los estudios de actividad antimicrobiana realizados con los Lactobacillus de las fórmulas de Urocran® y Urocran® Forte, demostraron inhibición de la adhesión de uropatógenos, entre ellos Escherichia coli.
Los Lactobacillus puede inducir un estrés sobre la membrana externa de Escherichia coli, afectando adversamente a la estructura de las fimbrias. Pueden disminuir el pH intestinal favoreciendo el crecimiento de organismos beneficiosos y aumentar la resistencia a la colonización, al competir con patógenos que, igual que los propios probióticos, intentan unirse a los sitios de adhesión en la superficie del epitelio.
De esta forma, en el caso de mujeres con cistitis aguda bacteriana recurrente no complicada, resulta claramente beneficioso la toma de alimentos y/o complementos alimenticios con probióticos(22). (34)
Justificación
Las infecciones del tracto urinario, y más concretamente de las vías bajas no complicadas (cistitis), representan el segundo proceso infeccioso de mayor incidencia en la población española actual y suponen un gran gasto anual en los servicios sanitarios. A pesar de ser consideradas como infecciones de poca gravedad, su alta morbilidad, al presentar un importante efecto nocivo en la calidad de vida de las mujeres, las ha posicionado como las causantes de un significativo porcentaje de bajas laborales del colectivo femenino.
El uso continuado, y en ocasiones indiscriminado, de antibióticos como tratamiento de esta patología y sus recidivas, generan importantes alteraciones en el organismo de las mujeres que las sufren y son causa de un alto porcentaje de complicaciones al haberse generado, así, importantes resistencias de los gérmenes a los antimicrobianos.
Gracias a los importantes avances relacionados con el tratamiento preventivo de las cistitis bacterianas recurrentes, en la actualidad, no es difícil encontrar otras alternativas terapéuticas, como son las autovacunas orales, el reemplazo estrogénico en mujeres postmenopáusicas o complementos alimenticios con probióticos, reservando, así, el tratamiento antibiótico tradicional para casos complicados y/o excepcionales.
Urocran® y Urocran® Forte es un complemento alimenticio que combina D-manosa, PAC Tipo A de arándano rojo americano y una mezcla de probióticos.
Son productos coadyuvantes, recomendados para la cistitis urinaria y prostatitis.
Las infecciones del tracto urinario o ITU's (1a parte)
Las infecciones del tracto urinario o ITU's
Introducción ITU (infecciones del tracto urinario)
La infección del tracto urinario (ITU) es la “colonización y multiplicación microbiana, habitualmente bacteriana, que puede presentarse en cualquier parte del tracto urinario ya sea con presencia de síntomas urinarios o no”.
Supone el 1,2% de todas las consultas médicas en mujeres y del 0,6% en varones. La cistitis aguda es la forma de presentación más habitual de la ITU no complicada. La prevalencia de la cistitis aguda es muy elevada, oscilando entre el 50 y el 60% a lo largo de la vida de las mujeres adultas, siendo mayor la incidencia en edades con mayor actividad sexual (entre los 18 y 39 años).
Las infecciones del tracto urinario (ITU) son el segundo motivo más frecuente de atención médica, la enfermedad infecciosa más prevalente después de las infecciones respiratorias y la carga económica más importante para los sistemas sanitarios. Se calcula que más de la mitad de las mujeres necesitarán tratamiento médico por una cistitis aguda. Además, a veces se producen infecciones urinarias recurrentes que afectan significativamente a la calidad de los pacientes y no siempre son fáciles de manejar. Por otra parte, el uso extensivo de antibióticos en estas afecciones ha provocado la aparición de resistencias a los antibióticos. La aparición de patógenos multirresistentes es un problema de máxima relevancia en la actualidad, con repercusiones tanto a nivel comunitario como hospitalario.
Para justificar la relevancia del problema conviene mencionar las siguientes cifras:
- Las infecciones urinarias suponen entre el 1% y el 5% de las consultas en Atención Primaria.
- Las infecciones urinarias representan el 3,2% de las consultas en Urgencias.
- Las infecciones urinarias suponen el 15% de los antibióticos prescritos en la comunidad.
- El cuadro clínico más frecuente son cistitis agudas con una incidencia estimada de 0,5 episodios por persona/año.
En ocasiones, la infección afecta el tracto urinario superior, estimándose una prevalencia de pielonefritis aguda de 30-40 casos por 100.000 habitantes.
- En ancianos institucionalizados la prevalencia de infecciones es mucho más alta, estimándose que existen infecciones en más del 50% de las mujeres y el 40 % de los hombres.
El uso continuado, y en ocasiones indiscriminado, de antibióticos como tratamiento de esta patología y sus recidivas, las resistencias que con ello se generan y el impacto de esta patología en el día a día de las mujeres que las sufren han suscitado la búsqueda de terapias alternativas para su tratamiento.
Más del 95 % de las ITU están causadas por una única especie bacteriana. E. coli causa entre el 75-95 % de los episodios de cistitis aguda no complicada. Staphylococcus saprophyticus, Proteus mirabilis, Klebsiella pneumoniae, Streptococcus agalactiae y enterococos son responsables de la gran mayoría de los episodios restantes. Los uropatógenos en la gran mayoría de las veces vienen de la propia microbiota intestinal.
Se considera que las ITU son recurrentes cuando se producen tres o más episodios de infección urinaria al año o al menos dos en seis meses. En el caso de menos de tres infecciones al año debe realizarse el tratamiento de los episodios individuales. Se estima que el 15 % de las mujeres padecen al menos un episodio de ITU al año y, de ellas, más del 25 % tienen una recurrencia anual.
Aunque las ITU recurrentes (ITUr) incluyen tanto la infección del tracto inferior (cistitis) como la del tracto superior (pielonefritis), la pielonefritis repetida debe hacer pensar en una etiología complicada. Se calcula que más de la mitad de las mujeres padecerán ITU a lo largo de su vida, y que el 20 % de las mujeres que padecen una ITU tendrán al menos un nuevo episodio. Del total de pacientes con más de una infección urinaria, el 30 % cumplirá los criterios de infecciones urinarias recurrentes, generalmente episodios infecciosos persistentes. En general, se estima que el 2,4 % de las mujeres tendrán infecciones urinarias recurrentes.
Clasificación de las ITUs
La clasificación de las ITUs está basada en su localización, evolución, frecuencia, así como también, en factores que pueden complicarla, en el agente causal y en la existencia o no de sintomatología:
- Según su localización anatómica:
- Infección del tracto urinario inferior o de vías urinarias bajas:
- Uretritis
- Cistitis
- Infección del tracto urinario superior o de vías urinarias altas:
- Pielonefritis
- Absceso renal
- Infección del tracto urinario inferior o de vías urinarias bajas:
- Según su evolución y/o frecuencia:
- Aguda: asentamiento rápido.
- Crónica o Recurrente: Cuando se dan tres episodios de ITU en doce meses o dos en sólo seis meses y que pueden ser causa de una recidiva (debidas a la persistencia de la cepa original en el foco de la infección) o de una reinfección (nueva ITU causada por cepas diferentes).
- Según los factores que pueden complicarla
- No complicada: Esencialmente son las ITUs del tracto inferior (cistitis/uretritis). Se engloban en este grupo las ITUs con mínimo riesgo de invasión tisular y con previsión de respuesta a un tratamiento estándar corto (3 días). Ocurren en mujeres sanas, no embarazadas, y que refieren clínica de cistitis de menos de una semana de evolución. Es, en este grupo, en el que se situaría la cistitis aguda y/o
- Complicada: En pacientes con factores de riesgo para la infección ya sea por anomalías del tracto urinario, inmunodeficiencias, por patologías sistémicas, como la diabetes, o por presencia de dispositivos en el aparato urinario como sondas o catéteres.
- Según el agente etiológico:
- Bacterianas: En la mayor parte de los casos, las ITUs son causadas por una
- Micóticas: Un pequeño grupo de ITUs son producidas por
- Víricas: Causadas por citomegalovirus o
- Parásitas: Aunque se han descrito pocos casos, existen datos de ITUs causadas por parásitos.
- Según la presencia o ausencia de sintomatología:
- Sintomática: Aquella en la que, además de urocultivo positivo con más de 105 unidades formadoras de colonias (UFC) por mililitro de orina, (en los casos de muestras de orina tomadas mediante micción espontánea, recientes y recogidas al vuelo) o 102 UFC/ml de orina (en los casos de muestras de orina recogidas a través de catéter uretral) o cualquier número de UFC/ml de orina (en los casos de muestras de orina recogidas a través de nefrostomía), aparece síndrome miccional (disuria, tenesmo y polaquiuria), pudiendo acompañarse de piuria, hematuria, fiebre y sintomatología Es necesario tratamiento.
- Asintomática: También denominada bacteriuria asintomática. Se caracteriza por estar ausente de síntomas clínicos. Para su diagnóstico son necesarias dos muestras consecutivas de orina con recuento superior a 105 UFC/ml (si se trata de orina recién emitida y recogida al vuelo tras micción espontánea), 102 UFC/ml de orina (en una sola muestra y recogida a través de catéter uretral) o cualquier número de UFC/ml (en una sola muestra de orina si ha sido recogida a través de nefrostomía). Es considerado un proceso benigno, que no requiere tratamiento, excepto en mujeres embarazadas, niños malnutridos, pacientes inmunodeprimidos, con trasplante renal o aquellos que vayan a ser sometidos a procedimientos invasivos de índole urológico.
Figura 1: Concepto de ITU complicada y no complicada

Figura 2: Clasificación de ITU complicada y no complicada.

Tabla 1: Agentes etiológicos de ITU.

En caso de infecciones de repetición, es necesario diferenciar entre recaída y reinfección:
- Recidiva o recaída. El cuadro clínico aparece generalmente en las dos semanas siguientes. Se relaciona con una falta de erradicación del microorganismo causal debido a su resistencia a los antibióticos o a la presencia de reservorios crónicos donde los antibióticos y el propio sistema inmune del paciente tienen dificultad para llegar de forma efectiva.
- Reinfección. El cuadro clínico suele aparecer pasadas, al menos, dos semanas. En este caso, suele ser una nueva infección. En general, las reinfecciones se originan a partir de gérmenes de la zona perianal que colonizan el introito vaginal y luego ascienden por vía uretral hasta llegar a la vejiga.
Epidemiología
Las infecciones del tracto urinario representan el segundo proceso infeccioso de mayor incidencia, siendo una de las infecciones bacterianas más frecuentes en atención primaria. Las cistitis representan el 90 % de las ITU en la mujer. La infección urinaria es también muy prevalente en las mujeres mayores, y es la infección bacteriana más frecuente después de la neumonía y de las infecciones de partes blandas.
La cistitis aguda se presenta fundamentalmente en mujeres sin enfermedades de base y sin anomalías funcionales o estructurales. Entre el 50 y el 60 % de las mujeres premenopáusicas tendrán al menos un episodio de ITU en su vida, y el 90 % de las veces será una cistitis.
En mujeres jóvenes, el pico de incidencia de infecciones no complicadas del tracto urinario bajo se observa entre los 16 y los 30 años, coincidiendo con el inicio de la actividad sexual. En la actualidad se observa un incremento en la frecuencia de las infecciones entre los 40 y los 50 años, coincidiendo con un cambio de pareja y relacionado con un nuevo incremento en la actividad sexual.
Es difícil determinar en nuestro país la incidencia de la ITU adquirida en la comunidad. Según los resultados del Jurado Ciudadano en Infecciones del Tracto Urinario realizado el año 2006, en el que participaron 6.545 mujeres, la incidencia de cistitis en las mujeres participantes fue del 37 %. De estas, el 32 % había padecido más de dos episodios de ITU a lo largo de su vida.
Todavía resulta más difícil estimar el número de infecciones urinarias en mujeres posmenopáusicas. Se calcula que a los 70 años un 15 % de mujeres presenta bacteriuria asintomática, cifra que aumenta al 30-40 % en ancianas hospitalizadas o ingresadas en instituciones geriátricas y prácticamente al 100 % en portadoras de sonda urinaria permanente. A pesar de la elevada prevalencia de bacteriuria en las mujeres posmenopáusicas, los factores que predisponen a la infección urinaria sintomática han sido poco explorados si lo comparamos con los identificados en las mujeres premenopáusicas, pero factores como el cistocele, el prolapso uterino, la presencia de residuo postmiccional y la incontinencia urinaria se asocian fuertemente con la presencia de IUR. Según una encuesta realizada a ginecólogos españoles, alrededor del 25 % de las mujeres menopáusicas con una ITU presenta recurrencias.
El riesgo de recurrencia en los seis meses siguientes es mayor en las infecciones por Escherichia coli (16). Un estudio realizado en mujeres de entre 17 y 82 años de edad con cistitis por E. coli mostró que el 44 % tuvo al menos una recurrencia durante el año siguiente.
Patogenia
La orina y las vías urinarias, en condiciones normales, son estériles y solo la uretra distal está colonizada por microbiota cutánea y vaginal: corynebacterias, estreptococos, estafilococos, lactobacilos, etc.; en ocasiones, y de forma transitoria, pueden albergar Escherichia coli u otros bacilos gramnegativos. Previamente a un episodio de infección urinaria (IU) se produce una colonización vaginal y periuretral persistente a partir de microorganismos que provienen del colon. Desde estas localizaciones, un pequeño número de bacterias ascienden hasta la vejiga. En circunstancias normales estas bacterias son eliminadas por el flujo y las propiedades antibacterianas de la orina.
Si dichas bacterias no son eliminadas, se inicia una colonización (adhesión del microorganismo al uroepitelio, su reproducción y eliminación por la orina) o bien una infección (implica lesión del epitelio vesical), dependiendo del equilibrio entre la virulencia de la bacteria, el tamaño del inóculo, los mecanismos defensivos locales y la presencia o no de alteraciones anatómicas o funcionales del tracto urinario (en esta circunstancia se considerará como ITU complicada).
Si no se produce una lesión inflamatoria de la mucosa vesical, la colonización se considera asintomática, produciéndose una bacteriuria asintomática. Cuando el microorganismo adherido al epitelio produce un daño tisular, que se traduce en la aparición de sintomatología clínica de tipo inflamatorio-dolorosa, se genera la cistitis (infección sintomática).
Así pues, la mayoría de los episodios de infección urinaria son producidos por microorganismos provenientes del colon, mientras que una minoría posee una etiología exógena y son producidos por microorganismos ambientales que con frecuencia se han introducido en las vías urinarias durante su manipulación.
FACTORES PREDISPONENTES DE INFECCIÓN URINARIA
Los factores de riesgo asociados a la infección del tracto urinario son cambiantes y dependen fundamentalmente de la edad, de los hábitos sexuales y de las condiciones fisiológicas y anatómicas del tracto urinario (tabla 2). En mujeres jóvenes el principal factor de riesgo es el coito; según la frecuencia de su práctica, se dispara desde 0 (sin coitos en 7 días) a 2,6 (3 coitos en 7 días) y a 9 veces (7 coitos en 7 días)(7) (19). En mujeres >70 años ingresadas en instituciones sanitarias, el principal factor de riesgo es el sondaje vesical y el estado funcional de su aparato urinario. A medida que este último se deteriora, el riesgo de padecer una IU aumenta, con independencia de la presencia o ausencia de sonda vesical.
| TABLA 2. Factores de riesgo asociados a la infección del tracto urinario, identificados en los distintos grupos de edad | ||
| 15-50 años | 50-70 años | > 70 años |
| Coito | Pérdida de estrógenos | Cateterización |
| Diafragma/espermicida | Cirugía urogenital | Incontinencia |
| Espermicida | Incontinencia | Cirugía urogenital |
| Antibioterapia previa | Cistocele | Estado mental alterado |
| Infecciónes urinaria previas | Residuo posmiccional | Antimicrobianos |
| Infección urinaria materna | Status no secretor (?) | Alteración de la microbiota vaginal |
| Infección urinaria en infancia | Infección urinaria previa | |
| Status no secretor (?) | Alteración de la microbiota vaginal | |
| Alteración flora vaginal | ||
Son varias las vías de diseminación que pueden favorecer que esto ocurra:
- Vía ascendente: En el 80-90 % de los casos, la colonización comienza en el vestíbulo vaginal y, a través de la uretra, se dirige de forma ascendente hacia vejiga, uréteres y riñones.
- Vía hematógena: mediante la que los gérmenes se propagan, a través de la sangre, hacia otras zonas del
- Vía iatrogénica: Suele darse en pacientes institucionalizados, ya que la transmisión de los gérmenes se produce a través de las manos del personal sanitario o equipos contaminados.
- Vía linfática: No es frecuente, pero sí se describen casos de problemas linfáticos intestinales, que pueden enviar bacterias al aparato

Tal y como muestran los estudios y bibliografía consultada, el tipo más frecuente de ITU en la mujer en España es la cistitis bacteriana no complicada recurrente y, en el 95 % de los casos, monomicrobiana (causada por un solo microorganismo), ya que más del 20 % de las mujeres que sufren un primer episodio de ITU, padecen recurrencias posteriores.
En estas, determinados uropatógenos, además de valerse de las vías de diseminación para provocar la IU, consiguen colonizar el tracto urinario haciendo uso de sus propios factores de virulencia, logrando adherirse a receptores específicos localizados en la membrana de las células del epitelio urinario.
De manera que, son, la destreza del uropatógeno para hacer empleo de este mecanismo de colonización y la situación en la que se encuentra el mecanismo de defensa del huésped, los que, en gran parte, determinarán la probabilidad de que se genere y prolifere la infección o no, así como de su gravedad.
Así, cuanto más comprometido se encuentra el sistema inmune del paciente, menor es la necesidad de virulencia de la bacteria para producir infección y, dicho requisito, deberá aumentar cuando el mecanismo de defensa natural del sujeto se encuentre sin déficits que lo desprotejan. En atención a lo anterior, a modo de ejemplo y tal y como demuestran los estudios in vitro de microorganismos aislados, las bacterias de pacientes con una IU complicada no suelen expresar necesidad de factores de virulencia, pues, su sistema inmune se encuentra alterado ya sea por una situación circunstancial (como el embarazo) o ya sea por una coyuntura patológica (como la diabetes o la inmunodepresión).
Por ende, y en lo que se refiere a lo mencionado anteriormente, los uropatógenos más comunes en la ITU no complicada y de repetición, son, frecuentemente, aquellos que, además de valerse de las vías de colonización y diseminación convencionales (ya mencionadas), poseen diversos factores de virulencia, como son, entre otros, los flagelos o las fimbrias, que les permiten aumentar su grado de patogenicidad y, así, producir la IU, ganando la batalla a los mecanismos de defensa del huésped.
En la Tabla 6 (tabla 3) se observan las especies bacterianas aisladas con mayor frecuencia en urocultivos de pacientes con infección urinaria extrahospitalaria. Los datos proceden de dos estudios españoles llevados a cabo en diferentes Comunidades Autónomas, de un estudio europeo y de un estudio internacional realizado en mujeres españolas con ITU no complicada.
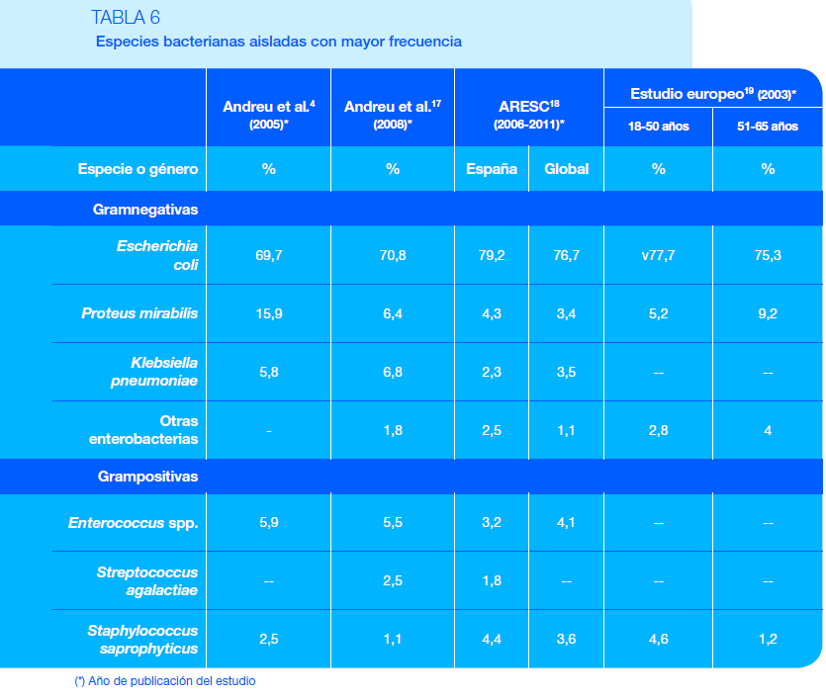
En las mujeres jóvenes sin factores de riesgo, las cistitis agudas están producidas casi exclusivamente por Escherichia coli (70-80 % de los casos), seguidas por Proteus mirabilis y Klebsiella pneumoniae. En las mujeres jóvenes sexualmente activas, Staphylococcus saprophyticus también es común a esta edad, con una incidencia del 7 % en el estudio ARESC, mientras que en mujeres de más 50 años solamente causa un 0,5 % de las ITU bajas.
Ya hemos comentado, que no todas las cepas de E. Coli poseen la misma capacidad para infectar el aparato urinario y solamente las cepas con determinado grado de virulencia son capaces de producir una infección en pacientes con el aparato urinario intacto.
Figura 4: Estructura del uropatógeno E.coli
Así, entre los principales factores de virulencia de la E. coli, destacan.
- La presencia de adhesinas que permiten su adhesión al
- La capacidad de estructurarse en biopelículas (biofilm).
- La liberación de toxinas (hemolisinas, factor citotóxico necrotizante).
Habitualmente, el procedimiento de adhesión de los uropatógenos a la célula del huésped suele estar basado en la capacidad que poseen de pegarse a proteínas ya preexistentes en el tracto urinario, pero los factores de virulencia del E. Coli permiten que esta utilice un mecanismo diferente, ya que manufactura e inyecta su propio receptor en la célula huésped para adherirse a ella. En concreto, es la presencia de adhesinas especiales, la que le concede a la bacteria E. Coli una capacidad extra a la hora de adherirse y colonizar el tracto urinario, provocando, de esta forma, la interacción con las células epiteliales de la mujer a través de precisos factores de adherencia bacteriana: los pili o fimbrias.
Las fimbrias: Son estructuras en forma de pelo que se encuentran en la superficie de la bacteria. Son utilizados por la bacteria E.Coli para moverse y para transferir material genético a las células del urotelio y así adherirse fuertemente a estas. Existen numerosos tipos de Fimbrias, destacando, en las ITUs e ITUs de repetición (ITUs-R), tanto la Fimbria tipo I (Fim H) [presentes en la mayoría de cepas de E.Coli, formadas por un complejo aminoácido-azúcar (una glicoproteína llamada lectina), sensibles a la manosa y capaces de hacer que el E.Coli se una a residuos manósidos presentes en el tejido uroepiterial del huésped], como también la Fimbria tipo P [caracterizados por su resistencia a la manosa, por estar presentes en la mayoría de las cepas de E.Coli que producen pielonefritis aguda y por habilitar al E. Coli para reconocer receptores glicolípidos renales](17). (31)
Ver en figura 5(18) y 6(1) del anexo 1, el proceso de adhesión de los Pili tipo I al urotelio sano y sus efectos patógenos.
Otro de los factores de virulencia relacionado expresamente con UPEC es la capacidad de este para estructurarse en biopelículas (biofilm)(4). (Ver figura 4: 5)
El mecanismo de patogenicidad se inicia por la adherencia íntima a las células superficiales de tracto urinario, activando un proceso de adherencia e invasión, el cual permite a la bacteria permanecer intracelularmente para formar comunidades bacterianas intracelulares. La interacción de UPEC con la célula promueve un estado de oxidación intracelular, promoviendo la filamentación de la bacteria y posterior eflujo por la lisis de la célula. La interacción célula-bacteria estimula un proceso de apoptosis y el desprendimiento de las células protectoras del tracto urinario (flujo de salida). El epitelio intermedio del tracto urinario permanece expuesto y UPEC coloniza nuevamente para un nuevo ciclo de infección. Después de la reinfección, UPEC puede permanecer intracelularmente en estado quiescente hasta varios meses.
Figura 5: Mecanismo de patogenicidad de E. Coli

Tal y como explican diversos estudios realizados acerca de la asociación de biopelículas de UPEC con el patrón de susceptibilidad a antibióticos(19), la presencia de esta biopelícula permite, al citado microorganismo, una mayor supervivencia en ambientes hostiles y una mayor resistencia al efecto bactericida del tratamiento antibiótico, lo que dificulta, en gran medida, la erradicación del germen y potencia su replicación. Ver figura 7(20) (32) y 8(20) (32) de anexo 1.
Además de los factores de virulencia del germen, existen otros factores de riesgo asociados a las ITU y, más concretamente, a las ITU-R. Estos factores son cambiantes y dependen, entre otros, de la edad, de los hábitos sexuales y/o de las condiciones fisiológicas y anatómicas del tracto urinario del paciente(12). (33)
En consecuencia, la propia anatomía urinaria femenina, las relaciones sexuales frecuentes, la menopausia, el uso de preservativo, diafragma o DIU como anticonceptivo, la toma reciente de antibióticos, el estreñimiento, los cambios bruscos de temperatura o el hecho de tener antecedentes familiares con ITU de repetición, son factores de riesgo relevantes que aumentan la posibilidad de padecer ITU e ITU de repetición(12) (33) (Ver tabla 4(1))
Tabla 4: Principales factores de riesgo asociados a ITU en mujeres.

Etiología y resistencias antibióticas
Las infecciones urinarias suelen estar producidas por enterobacterias que colonizan el tracto urinario por vía ascendente. De modo general, Escherichia coli (E. coli) es el microorganismo más frecuentemente identificado, en el 70-79% de los cultivos positivos. Otros microorganismos aislados en orden de frecuencia son Klebsiella spp. (2,3%-6,8%), Proteus spp. y Morganella spp. (4,3%-7,4%), Serratia spp., Citrobacter spp., y Enterobacter spp. (2,9%), Enterococcus spp. (3,2%-5,5%) y Pseudomonas aeruginosa (1,4%). En el 95% de los casos se trata de infecciones monomicrobianas. El espectro de agentes etiológicos es similar en las ITU superiores e inferiores sin complicaciones. Sin embargo, existe mayor aislamiento de microorganismos no E. coli en caso de ITU complicadas, en tratamiento antibiótico empírico e ITU de repetición (10, 11).
Un punto fundamental al analizar la etiología de las infecciones urinarias son las resistencias antibióticas. Se trata de un tema de preocupación para los sistemas sanitarios. Las resistencias antibióticas no solo tienen su influencia en las infecciones asociadas a la asistencia sanitaria o a las infecciones nosocomiales, sino que también son de trascendencia en infecciones adquiridas en la comunidad. Datos del European Centre for Disease Prevention and Control (ECDC) muestran importantes aumentos en las resistencias a los principales grupos de antibióticos empleados en el manejo de las infecciones de orina, con valores que llegan a cifras de hasta el 10% para cefalosporinas y por encima del 25% en quinolonas (12). De este modo, la aparición de resistencias va a tener un impacto de modo global, ya que, por un lado, suelen conllevar resistencias a diferentes tipos de microorganismos del mismo tipo, por ejemplo, con producción de enzimas que afectan a bacilos gram negativos, como E. coli, Klebsiella pneumoniae, Enterocater spp. Por otro lado, la aparición de resistencias asocia que exista actividad cruzada que afecte a diferentes tipos de antibióticos o conllevar menor sensibilidad a otros antibióticos. Por ejemplo, mecanismos que confieren resistencias a betalactámicos o aparición de enterobacterias productoras de betalactasas de espectro extendido (BLEE) pueden provocar menor sensibilidad a grupos como quinolonas, aminoglucósidos, tetraciclina o trimetoprim-sulfametoxazol (13). Entre los grupos de antibióticos con bajas tasas de resistencia se encuentra la fosfomicina, con valores en nuestro medio por debajo del 5%. Todo ello conlleva a que debe adaptarse el uso de antibióticos, intentando minimizar el consumo de antibióticos, por ejemplo, en la prevención de las ITU de repetición, recomendando utilizar medidas antibióticas cuando sea posible (1). Entre los factores de riesgo para el aislamiento de bacterias resistentes, incluyendo BLEE, se incluyen:
- Edad superior a 65 años.
- Diabetes mellitus.
- Hospitalización en los meses previos.
- Administración de antibióticos en los meses previos.
- Infecciones urinarias de repetición.
- Estancia hospitalaria prolongada.
- Dispositivos invasivos durante un largo periodo de tiempo (catéter/sondaje urinario, tubo endotraqueal, vía central).
- Anormalidades del tracto urinario.
Cistitis en la menopausia, ¿por qué?
Cistitis en la menopausia, ¿por qué?
Los cambios que hace la menopausia, como el déficit hormonal y el debilitamiento del suelo pélvico, o la presencia de pérdidas de orina, tienen la posibilidad de ocasionar la aparición de esta molestia.
Las infecciones de orina son muy irritantes y cuando se repiten en el tiempo tienen la posibilidad de transformarse en una pesadilla. Desde la menopausia es fácil estar expuesto a este inconveniente. La reducción hormonal y el debilitamiento de suelo pélvico, que puede ocasionar prolapsos de vejiga o pérdidas de orina, generalmente son causantes de que las cistitis recurrentes sean algo recurrente en esta época de la vida de la mujer.

¿Qué causas pueden generar cistitis de repetición en la menopausia?
Disminución de estrógenos vaginales: Provocan un descenso en la flora vaginal que asegura esta zona: los lactobacilos. Estos microorganismos actúan como mecanismo de defensa para evadir la colonización de bacterias y son los causantes de sostener el pH ácido de la vagina. Con la llegada de la menopausia, la protección de esta región decrece. Si además, la mujer sufre incontinencia urinaria, su flora vaginal y el ph ya estará alterado, así que padecerá infecciones recurrentes.
Pérdidas de orina: En las mujeres que sufren de incontinencia urinaria tienen más posibilidades de desarrollar este inconveniente y, al revés, las cistitis recurrentes tienen la posibilidad de ocasionar paralelamente pérdidas de orina. En esta situación, por lo general, la mujer sufre los síntomas típicos de la incontinencia de urgencia. Esto es porque la inflamación que hace la infección irrita el músculo que tiene como función vaciar la vejiga, ocasionando contracciones involuntarias difíciles de vigilar.
Prolapso de vejiga: En la situación de las mujeres que tienen prolapso de vejiga, el descolgamiento de este órgano impide que se vacíe como corresponde y queden residuos de orina que tienen la posibilidad de ocasionar la colonización de bacterias.
Cómo evitar la repetición de infecciones de orina
Arándanos: Es una opción preventiva muy eficiente para las mujeres que no desean estar tomando antibióticos de continuo. Como se puso popular últimamente, es fácil encontrarlos tanto en comprimidos como frescos y consumirse en jugo o combinados con otros comestibles. Los arándanos reducen el número de infecciones repetitivas porque tienen la capacidad de evadir que las bacterias se adhieran a las células del epitelio de la vejiga.
Estrógenos por vía vaginal: Es el régimen médico más frecuente en las situaciones de atrofia vaginal comunes en la posmenopausia. Los estrógenos incrementan la concentración de lactobacilos de la flora, lo que mantiene el pH vaginal y disminuye las infecciones urinarias recurrentes.
Cirugía: Si hay pérdidas de orina o bultos en genitales asociados a infecciones de orina repetidas, como el cistocele, el ginecólogo especializado en suelo pélvico debe corregir el inconveniente con el régimen quirúrgico más correcto a cada caso y así evadir las infecciones que se estaban ocasionando de manera secundaria.
Si las cistitis recurrentes son tu inconveniente, tienes que asistir al médico para apreciar cuál es la forma más eficaz de prevenirlas en tu caso, más que nada si tienes pérdidas de orina. Recuerda, hasta entonces, que es sustancial confiar en un producto correcto mientras solucionas tu problema: los absorbentes específicos para el pH y la consistencia de la orina, te permitirán sentirte segura y cuidada. Revela más aquí.